Nuestra nueva dirección es Ricardo Gutiérrez 1044, PB, Olivos (Prov. Buenos Aires).
A 5 cuadras de donde estábamos.
Nuestro teléfono (011) 4799 9928 y WhatsApp (+54 9) 11 6739 0476 continúan siendo los mismos y están funcionando. E-mail: consultorio@eizayaga.com.ar.
El horario de atención de secretaría es de lunes a viernes de 14 a 19.
Autor: Dr. José E. Eizayaga
Prevención del dengue con homeopatía
Una experiencia brasilera
En el año 2007, ante brotes de Dengue en aumento año tras año, la Secretaría de Salud del municipio de Macaé (Río de Janeiro) decidió distribuir gratuitamente una preparación homeopática con intenciones preventivas a toda su población. La recibieron 156.000 de sus aproximadamente 180.000 habitantes. Se trató de una única dosis de una combinación de los medicamentos homeopáticos Phosphorus 30ch, Eupatorium perfoliatum 30ch y Crotalus horridus 30ch, a un costo de 1 centavo de Real por dosis.
En el verano siguiente, los contagios de dengue disminuyeron un 93% en Macaé, al tiempo que aumentaron 128% en el resto del estado, como se puede ver en el gráfico de abajo (atención que el eje vertical está en escala logarítmica)
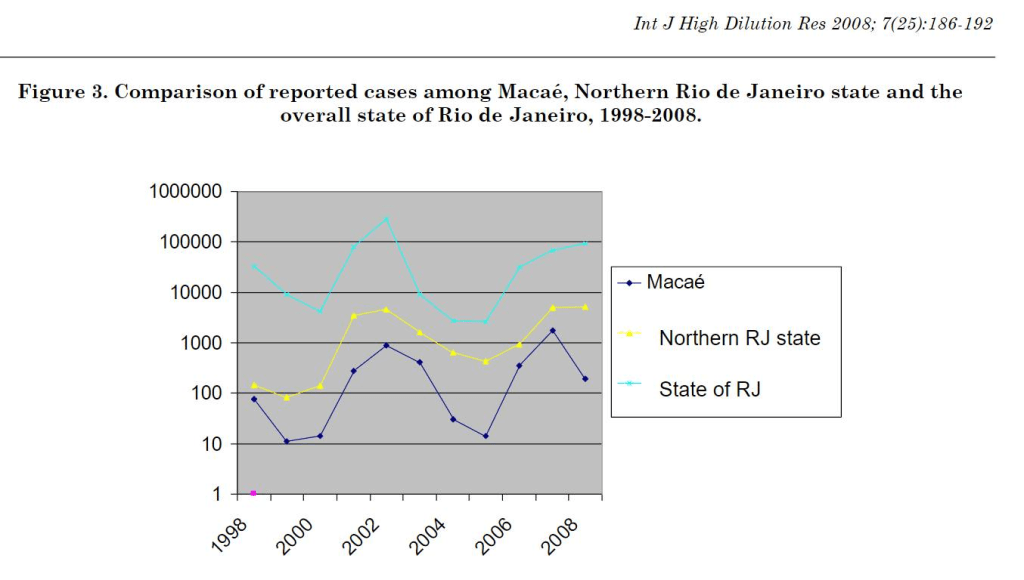
Claro, cualquiera con criterio crítico puede decir, y con razón, que fue una prueba piloto, sin grupo control aleatorio que recibiera placebo y a ciegas. Que es interesante pero se necesita más investigación.
Bien, no obstante lo impactante de estos resultados, nunca hubo más investigación. Y eso que esta experiencia no es la única realizada y publicada que trata sobre la posibilidades de la homeopatía en el dengue.
Aquí la publicación de la investigación en el IJHDR: https://highdilution.org/index.php/ijhdr/article/view/315/374
Una nueva investigación vuelve a detectar nano partículas en diluciones homeopáticas
Una investigación científica publicada recientemente en Nature (1) muestra que las diluciones 30CH de trióxido de arsénico (Arsenicum album 30, un medicamento muy utilizado en homeopatía), contienen nanopartículas cristalinas de esta sustancia y modulan in vitro la respuesta inmunológica de los macrófagos, una célula propia del sistema inmunológico.
Ya son varias las publicaciones en este terreno que verifican este fenómeno inesperado. Las diluciones homeopáticas conservan pequeñas cantidades de diminutos aglomerados moleculares (llamados nanopartículas) de la sustancia diluida.
Esta nueva confirmación es particularmente interesante porque pone en evidencia la contradicción que puede existir entre el uso de la lógica, una propiedad de la mente humana, y la evidencia empírica de la realidad. Los críticos más acérrimos de la homeopatía razonan así: los medicamentos homeopáticos están tan diluidos que es imposible que contengan ningún rastro de las sustancia biológicamente activa. Ergo, los medicamentos homeopáticos no pueden tener ninguna actividad biológica porque son pura agua. Pero estos son razonamientos lógicos que la investigación científica desmienten. El desafío consiste en adaptar la mente a la realidad en lugar de violentar la realidad intentándola adaptar a la mente.

Investigación científica en homeopatía. ¿Dónde está? Dr. Juan I. Eizayaga
Dossier Evidencias Científicas de la Homeopatía
Traducción al castellano de un documento publicado por la Asociación Paulista de Homeopatía en 2017. Libre acceso aquí:
http://homeopatiamex.similia.com.mx/index.php/Revista/issue/view/90-aniversario-2023/62

Carta de lectores publicada en La Nación el 4-6-23
Sol, vitamina D y protectores solares. Paradojas y curiosidades
Múltiples investigaciones dan cuenta de que tomar sol se asocia a un efecto protector contra la mortalidad por todas las causas, el cáncer de colon, el cáncer de mama, el linfoma, los cánceres de próstata, vejiga y páncreas, la hipertensión arterial, las enfermedades cardiovasculares, el Alzheimer, el síndrome metabólico, la obesidad, la esclerosis múltiple, la diabetes tipo 1 y 2, la artritis reumatoide, la degeneración macular y la miopía. Aumenta la producción de endorfinas y la actividad serotoninérgica del cerebro.
Algunos de estos efectos son o podrían estar mediados por la vitamina D, que se forma en la piel por acción de los rayos solares. Pero no todos. El sol tiene otras acciones sobre la piel. La suplementación con vitamina D no reemplaza completamente al sol y los protectores solares anulan los efectos fisiológicos del sol sobre la piel.
Por otro lado, las quemaduras solares aumentan el riesgo de tener melanoma, aunque por el contrario, una exposición repetida y moderada, protege del melanoma. La acumulación de exposición excesiva al sol aumenta el riesgo de tener otros cánceres de piel.
Hay tantos tipos de piel, latitudes y climas, que es imposible hacer recomendaciones universales. El mejor consejo general sería: tome sol regularmente con moderación, sin llegar a quemarse. Haga actividades al aire libre. No use protectores a menos que vaya a estar inevitablemente expuesto al sol durante horas. No gaste plata en vitamina D, a menos que no pueda tomar sol.
Buenísima revisión de la investigación científica: https://www.tandfonline.com/doi/full/10.1080/19381980.2016.1248325?fbclid=IwAR1BfPl_KEVtg-AHcZGN6ok6smptkzS0e5e1rfeQqoO2bmYEsuyl18_R800
Arsenicum album en la prevención del Covid-19

Se acaba de publicar un artículo que se esperaba en el ambiente homeopático desde hacía meses.
En una empresa brasilera de 1.700 empleados, el departamento de salud ocupacional decidió dar a un cuarto de ellos el medicamento homeopático Arsenicum album como preventivo de la enfermedad en el momento de su pico. Lo escogieron siguiendo criterios tradicionales de la homeopatía en el manejo de las epidemias.
Los resultados concretos fueron:
- 405 empleados que trabajaban de manera presencial en la ciudad de San Pablo recibieron el medicamento. Se contagiaron el 0,7%.
- De 876 empleados de la ciudad de San Pablo asignados a trabajar desde sus casas y que no recibieron el medicamento, se contagiaron el 13%.
- De 361 empleados que trabajaron de manera presencial fuera de la ciudad de San Pablo y que no recibieron el medicamento, se contagiaron el 68%.
El trabajo tiene la limitación de no haber sido planeado como un experimento y que los individuos no fueron asignados al azar ni a ciegas a recibir tratamiento o placebo.
Pero dados el tamaño de la población que participó, la sorprendente magnitud del efecto, la elevada seguridad del producto y su costo cercano a 0, merece toda la atención e invita a más investigación.
Arnica en el posoperatorio. ¿Qué demuestra la investigación científica? — Departamento de Homeopatía, Universidad Maimónides
Por el Dr. José Enrique Eizayaga
El Arnica montana, planta silvestre con flor muy común en las praderas alpinas, ha sido utilizada durante siglos de forma tópica como antiinflamatorio. Cuando es ingerida, posee cierta toxicidad y es capaz de producir gastroenteritis hemorrágica. Hahnemann la introdujo en homeopatía en 1796, precisamente para el tratamiento de las…
Leer nota completa aquí: Arnica en el posoperatorio. ¿Qué demuestra la investigación científica? — Departamento de Homeopatía, Universidad Maimónides
Actitud extraordinariamente positiva de los pediatras suizos ante las medicinas complementarias en general y la homeopatía en particular — Departamento de Homeopatía, Universidad Maimónides
Por el Dr. José E. Eizayaga, Director del Departamento de Homeopatía de la Universidad Maimónides
Una encuesta recientemente publicada en una revista médica, da cuenta de la elevada estima que los pediatras suizos tienen por las medicinas complementarias.
El primer dato llamativo es que más de la mitad afirma utilizarlas para sí mismos y para sus familias.
Ver nota completa aquí: Actitud extraordinariamente positiva de los pediatras suizos ante las medicinas complementarias en general y la homeopatía en particular — Departamento de Homeopatía, Universidad Maimónides
Alemania reconoce la contribución de la homeopatía a la salud pública y mantiene su financiación. Del sitio Homeopatía Suma
Fecha de publicación: 13 de octubre de 2019
- La Asamblea Nacional de Homeopatía aplaude la decisión de Alemania y subraya que respalda el derecho de los pacientes y profesionales a elegir, prescribir y recomendar tratamiento
- Alemania sigue de este modo la estela de otros países europeos como Suiza o Luxemburgo donde los medicamentos homeopáticos son financiados con fondos públicos
Leer la nota aquí: Alemania reconoce la contribución de la homeopatía a la salud pública y mantiene su financiación — Homeopatía Suma
Conviene ser escéptico con algunos escépticos
Por Dr. José Enrique Eizayaga Departamento de Homeopatía de la Universidad Maimónides, Argentina El conocimiento científico no es el único y ni siquiera es el más importante “Las únicas certezas son las vivenciales”. Cuando hace muchos años escuché de boca de un amigo psiquiatra esta sentencia, me quedé espantado. ¿Cómo podía ser que afirmara semejante, en una época en que la ciencia nos ha cambiado la vida de manera tan radical? ¿Cómo vamos a darle mayor certidumbre al conocimiento vivencial que al científico?
Ver nota completa en Conviene ser escéptico con algunos escépticos — Homeopatía Suma
Doble moral al juzgar los estudios de investigación sobre homeopatía
Nota escrita por el médico español Gualberto Díaz
Un artículo, que se hizo famoso porque publicaba en una revista de primer nivel la justificación del efecto de los medicamentos homeopáticos en laboratorio, ha sido retractado. La razón principal es que investigaba un principio activo homeopático. Sin embargo, cuando errores similares han ocurrido con otros principios activos, esto no ha pasado. Mientras que sí ha ocurrido con otros principios[…]…
a través de Doble moral al juzgar los estudios de investigación sobre homeopatía — Hablando de Homeopatía
Stop acoso homeopatía en nombre de la ciencia, de la salud, de la información y de la libertad. Del pasmo a la indignación y a la acción
Nota escrita por Joseba Gondra, de la Similia Euskadi – Asociación de Usuarios de Homeopatía, publicada en el sitio Hablando de Homeopatía
A consecuencia de la bochornosa persecución que venimos padeciendo en el ámbito de la homeopatía y las Terapias No Convencionales, el subtítulo de este comentario describe mi trayectoria de los últimos tiempos. Abrupta y extemporáneamente violentado, me he visto, como tantos otros, forzado a pasar de ser paciente durante décadas, a ser un activista indignado[…]…
Leer nota completa aquí: Stop acoso homeopatía en nombre de la ciencia, de la salud, de la información y de la libertad. Del pasmo a la indignación y a la acción. — Hablando de Homeopatía
Homeopatía suma. Fenomenal aporte de los médicos homeópatas españoles a la comunidad
Por el Dr. José Enrique Eizayaga, Director del Departamento de Homeopatía de la Universidad Maimónides
La Asamblea Nacional de Homeopatía (ANH), institución española que reúne a cinco asociaciones profesionales, la Academia Médico Homeopática de Barcelona (AMHB), la Sociedad Española de Medicina Homeopática (SEMH), la Federación Española de Médicos Homeópatas (FEMH), la Sociedad Española de Homeopatía…
Ver nota completa en Homeopatía suma. Fenomenal aporte de los médicos homeópatas españoles a la comunidad — Departamento de Homeopatía, Universidad Maimónides
Homeopatía en Italia
Nota escrita por el Dr. Pedro Bernardo Scala, Director de Docencia del Departamento de Homeopatía de la Universidad Maimónides y publicada originalmente en homeos.org
En una nota del 13 de mayo del corriente año, la revista Farmacista 33 dio a conocer datos estadísticos muy interesantes respecto de la situación de la Homeopatía en Italia. [1] Según la información recolectada, el 80% de…
Ver nota completa en Homeopatía en Italia — Departamento de Homeopatía, Universidad Maimónides
Un nuevo centro de terapias integradas para mujeres con cáncer en el Hospital Gemelli, de Roma
Nota publicada por el Dr. Pedro Bernardo Scala, en el sitio Web del Departamento de Homeopatía de la Universidad Maimónides
La acupuntura, la fitoterapia, la homeopatía y la nutrición adecuada son terapias que, integradas, brindan una ayuda valiosa para las mujeres que luchan contra los tumores mamarios o ginecológicos. Se ha demostrado que las terapias complementarias permiten que los tratamientos tradicionales, como la quimioterapia y la radioterapia, sean tolerados de una…
Ver nota completa en Un nuevo centro de terapias integradas para mujeres con cáncer en el Hospital Gemelli, de Roma — Departamento de Homeopatía, Universidad Maimónides
¿Qué quieren los pacientes?
Un hecho hoy en día cada vez más reconocido en occidente es que la mayoría de los pacientes no se alinean detrás de una forma de medicina o tratamiento particular. Por un lado, es probable que la mayoría quiera beneficiarse de los avances de la medicina convencional, sabiendo al mismo tiempo que esta no cubre ni puede cubrir todos los aspectos referentes a su salud y reconociendo también con claridad sus potenciales riesgos, incluyendo los efectos adversos de los medicamentos. Es evidente que muchos se sienten incómodos tomando múltiples medicamentos de manera prolongada, desconfían de sus beneficios y sospechan que podrían provocarles a la larga algún tipo de daño.
Es así como los pacientes buscan entre las variadas formas de medicina complementaria existentes alguna manera de mejorar su salud de una manera más suave, persistente en el tiempo y también menos costosa. Con diferentes niveles de preferencia personal y, muy interesante de destacar, con una preferencia que es cambiante de acuerdo con la naturaleza del problema, algunos pacientes recurren como primera intención al tratamiento convencional y otros a los tratamientos complementarios, dejando la otra alternativa como segunda opción en caso de no quedar satisfechos. Otros recurren a tratamientos convencionales y complementarios simultáneamente, que no pocas veces son provistos por el mismo médico.
Una publicación reciente de un grupo de investigadores de varias universidades y hospitales de Francia y Alemania evaluó esta tendencia a la utilización de tratamientos convencionales y complementarios simultáneamente por medio de una encuesta a unos 1800 pacientes. Se pidió a los encuestados expresaran cuáles serían sus preferencias y comportamiento en el caso de padecer alguna de 4 enfermedades graves concretas, tanto físicas como mentales. [1]
Los resultados son muy reveladores. En las posturas extremas de elegir sólo una modalidad de tratamiento excluyendo las demás, sólo el 5% de los encuestados optó por las terapias convencionales y el 2% por las complementarias. El 95% prefiere la integración de tratamientos convencionales y complementarios.
Los autores concluyen: “Este estudio provee nueva evidencia de que, tanto para las enfermedades mentales como físicas, el pluralismo médico es la norma, esto es, la integración de la medicina complementaria con el tratamiento convencional, en general como segunda línea, pero a veces como primera opción.”
Es deseable que los médicos reconozcamos este fenómeno en toda su plenitud y con todas sus implicancias. Visto desde el punto de vista del médico homeópata, es compatible con la actitud que privilegia el tratamiento homeopático cuando su conocimiento y experiencia le indican que puede ser más beneficioso para el paciente que el convencional, pero que recurre a este último, de manera combinada o no, cuando se enfrenta a un fracaso o cree de antemano que será más efectivo que el primero. Desde el punto de vista del médico convencional, alienta a saber que hay otras posibilidades para ayudar a los pacientes y a integrar alguna de estas opciones en su práctica.
Referencias
[1] Berna F, Göritz AS, Mengin A, Evrard R, Kopferschmitt J, Moritz S. Alternative or complementary attitudes toward alternative and complementary medicines. BMC Complement Altern Med. 8 de abril de 2019 [citado 26 de abril de 2019];19. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6454683/
Investigación científica en homeopatía. ¿Dónde está? — Departamento de Homeopatía, Universidad Maimónides
Diálogo frecuente: P: En homeopatía no hay investigación, ni publicaciones, ni evidencias científicas. R: En homeopatía hay investigación básica en animales de laboratorio, en modelos celulares y en plantas, e investigación física y físico-química; investigación clínica, tanto observacional como ensayos clínicos aleatorizados y controlados, metanálisis, estudios de costo beneficio, estudios comparativos y también investigación veterinaria…
Ver publicación original en (ver): Investigación científica en homeopatía. ¿Dónde está? — Departamento de Homeopatía, Universidad Maimónides
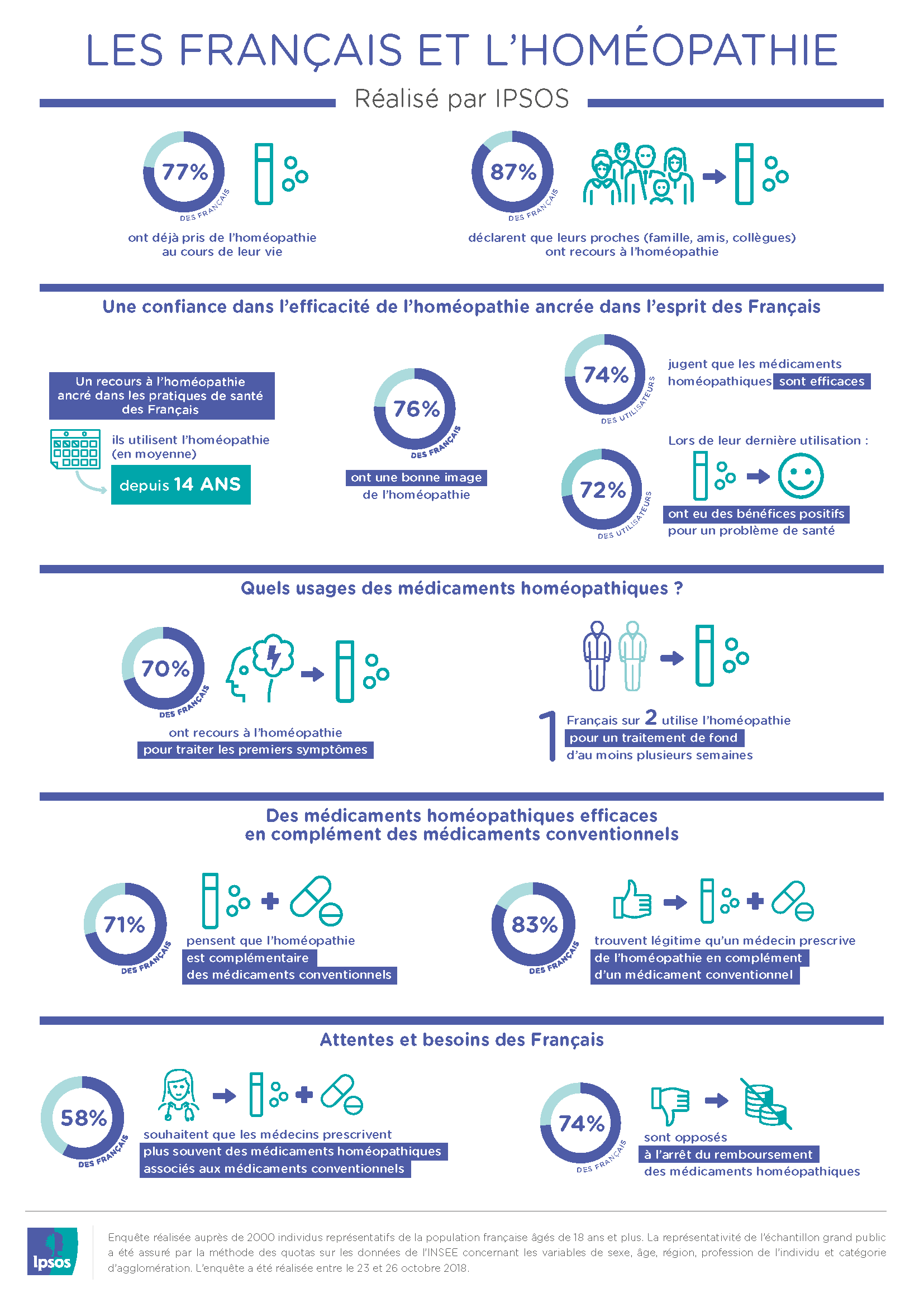
En Francia, el uso y la confianza en la homeopatía vuelven a batir récords
Según los resultados de la encuesta IPSOS, publicados en noviembre de 2018 [1]: 3 de cada 4 franceses han utilizado medicamentos homeopáticos, creen que son eficaces y se oponen a que dejen de ser reembolsados por la seguridad social. Tienen una imagen positiva de la homeopatía y sienten que los ha ayudado la última vez…
Lea la nota completa aquí: El uso y la confianza de los franceses en la homeopatía vuelve a batir récords — Departamento de Homeopatía, Universidad Maimónides
3a edición del documento «En qué consiste la homeopatía»
Está disponible una nueva versión actualizada y con múltiples referencias a publicaciones científicas y enlaces de Internet de este documento
Fallecimiento del médico homeópata inglés Dr. Peter Fisher
 Ayer, 15 de agosto de 2018, falleció en Londres Peter Fisher, médico homeópata inglés, especialista en enfermedades reumáticas, ex Director de Investigación del Royal London Hospital for Integrated Medicine (previamente Royal London Homoeopathic Hospital), consultor honorario en reumatología del King’s College Hospital, presidente de The Faculty of Homeopathy, editor de la revista científica Homeopathy, médico de la reina de Inglaterra y de otros miembros de la familia real, y titular del grupo de trabajo sobre homeopatía y miembro del panel de expertos en medicina tradicional y complementaria de la OMS. Había sido galardonado con el Medalla de Oro Albert Schweitzer de la Academia de Medicina de Polonia en 2007. Fue autor de numerosísimas publicaciones científicas.
Ayer, 15 de agosto de 2018, falleció en Londres Peter Fisher, médico homeópata inglés, especialista en enfermedades reumáticas, ex Director de Investigación del Royal London Hospital for Integrated Medicine (previamente Royal London Homoeopathic Hospital), consultor honorario en reumatología del King’s College Hospital, presidente de The Faculty of Homeopathy, editor de la revista científica Homeopathy, médico de la reina de Inglaterra y de otros miembros de la familia real, y titular del grupo de trabajo sobre homeopatía y miembro del panel de expertos en medicina tradicional y complementaria de la OMS. Había sido galardonado con el Medalla de Oro Albert Schweitzer de la Academia de Medicina de Polonia en 2007. Fue autor de numerosísimas publicaciones científicas.
Hasta aquí, un resumen de sus vastísimos méritos profesionales y académicos. Pero preferiría referirme a aspectos de su persona, que hicieron de él alguien excepcional.
 Peter estudió medicina en la Universidad de Cambridge. Muy joven, se enfrentó a una enfermedad rara, grave y de mal pronóstico. La falta de respuesta a los tratamientos convencionales con probable desenlace fatal lo llevó a recurrir a la homeopatía, con la que curó rápida y definitivamente. A raíz de esta impactante historia personal decidió especializarse y dedicarse a ella con toda su energía. Muy pronto comprendió en toda su magnitud la importancia que tenía que la homeopatía retomara la senda de la investigación científica, terreno en el que en algún momento del siglo XX había quedado rezagada. Se convirtió muy rápidamente en un referente mundial en la materia. Desde su lugar de trabajo dedicó enormes esfuerzos para llevar adelante investigaciones científicas, sin dejar nunca de lado la atención de sus pacientes en el hospital.
Peter estudió medicina en la Universidad de Cambridge. Muy joven, se enfrentó a una enfermedad rara, grave y de mal pronóstico. La falta de respuesta a los tratamientos convencionales con probable desenlace fatal lo llevó a recurrir a la homeopatía, con la que curó rápida y definitivamente. A raíz de esta impactante historia personal decidió especializarse y dedicarse a ella con toda su energía. Muy pronto comprendió en toda su magnitud la importancia que tenía que la homeopatía retomara la senda de la investigación científica, terreno en el que en algún momento del siglo XX había quedado rezagada. Se convirtió muy rápidamente en un referente mundial en la materia. Desde su lugar de trabajo dedicó enormes esfuerzos para llevar adelante investigaciones científicas, sin dejar nunca de lado la atención de sus pacientes en el hospital.
Extremadamente medido y preciso con las palabras, exigía de sí mismo y de sus interlocutores una adecuada fundamentación de todo lo que se decía y hacía, aunque sin abandonar jamás la cortesía y el buen humor. No dudaba en expresar lo que pensaba y era terminante ante el derroche vano de palabras y la falta de rigor, como cuando en una sesión de un congreso mundial de homeopatía se animó a decirle a un expositor muy respetado y mucho mayor que él, “Usted construye castillos en el aire.” Creo que ese fue mi primer contacto con él, probablemente en los 80s.
Como editor de Homeopathy, los consejos que solía dar a quienes quisieran publicar en la revista parecían antológicos: “primero, no intente con su publicación comenzar un viaje del ego. Si lo hace, es un error porque no lo va a llevar a nada. Asegúrese de tener una buena idea que aporte algo novedoso e importante para nuestro conocimiento. Después, si no sabe cómo seguir, aquí estamos para ayudarlo.” Más de cerca, pude constatar que no había amistad que le impidiera ser implacable a la hora de criticar los borradores, pedir cambios, recortes y justificación para todo lo escrito. No toleraba en las publicaciones la pura opinión y menos aún las afirmaciones autorreferenciales. Para Peter, nada de esto era una cuestión personal, sino que todo estaba al servicio de la búsqueda la verdad. Su honestidad intelectual no admitía claudicaciones interesadas. Aun en público y debatiendo con los críticos de la homeopatía, no dudaba en reconocer la mala calidad de algunas investigaciones, aunque esto fuera en contra de sus intereses.
Tenía un gran sentido del humor, que expresaba con gran sutileza. Supongo que esto habrá influido en la curiosa idea que tuvo para desenmascarar a los rabdomantes que, ilusos o ilusionistas, afirmaban que podían reconocer a un medicamento homeopático con el péndulo. Diseñó un experimento y los invitó a participar, cosa que hicieron muy gustosos. Demostró y publicó lo que muchos creíamos: no se puede.
Peter era un hombre de una vasta sabiduría. Cultivaba las artes, las letras, la historia, la música y la filosofía. Sus conocimientos médicos eran enormes, dominaba la epidemiología y el arte de la investigación. Viajero incansable, admiraba lo que de valioso hay en todas las culturas y de todas algo sabía. Podía sorprender explicando las características y origen del culto a Jemanjá en Brasil o recitar de memoria a Julio César en latín. Aunque de nada de todo esto se vanagloriaba. Es probable que este mismo universalismo lo haya llevado a cambiar el nombre de la revista The British Homeopathic Journal por simplemente Homeopathy.
Para todos quienes lo conocimos fue una fuente inagotable de inspiración. Nos enseñó a pensar con rigor, a no conformarnos con explicaciones fáciles y a no claudicar en la búsqueda de la verdad por intereses mezquinos. Con paciencia, colaboró generosamente en todo lo que pudo y daba consejo a quien se lo pidiera. En todos lados se lo admiraba y reverenciaba, pero era inmune a los halagos y trataba a todos con cordialidad y sencillez. Cultivó lazos de amistad con personas del mundo entero.
Visitó varias veces la Argentina, la última en noviembre de 2017 con ocasión de una jornada de la Red para la Integración Iberoamericana de la Investigación Médica en Homeopatía en la ciudad de Córdoba. Como siempre, deslumbró con sus conferencias. Aprovechó para conocer las provincias de Salta y Jujuy, de las que volvió encantado.
En los últimos años, a causa de fuertes ataques mediáticos a la homeopatía en Gran Bretaña, había quedado en el ojo de la tormenta. No le tembló el pulso para participar de los más duros debates públicos, hasta en el mismo Parlamento Británico, y defender siempre con serenidad, altura, claridad, precisión y amplia fundamentación todo lo que consideraba cierto. En una de estas discusiones públicas afirmó: “dejaría inmediatamente la homeopatía si tuviera la más mínima duda de su efectividad.” Ante la pregunta personal del porqué de tantos ataques, me respondió: “cuanta más evidencia científica a favor de la homeopatía se acumula, más arrecian los ataques de sus oponentes. Es que no quieren o no pueden aceptar lo evidente y parece que patalearan como si chicos malcriados.”
Murió en un inesperado accidente de bicicleta, medio de transporte que usaba para ir al hospital aún en invierno y con lluvia. Tenía 67 años.
¡Cómo lo vamos a extrañar!
Cuando la verdad se oculta. Campaña #LIBEREN EL PRIMER INFORME sobre la homeopatía
Cuando la verdad se oculta. Campaña #LIBEREN EL PRIMER INFORME sobre la homeopatía
En 2015, el National Health and Medical Research Council (NHMRC) del gobierno australiano publicó el informe de una investigación que concluía que no había pruebas de efectividad en el tratamiento homeopático. La investigación, que desde entonces ha sido utilizada como prueba definitiva de que la homeopatía no sirve para nada, fue duramente cuestionada por la…
Ver nota completa en: Cuando la verdad se oculta. Campaña #LIBEREN EL PRIMER INFORME sobre la homeopatía — Departamento de Homeopatía, Universidad Maimónides
Mecanismo de acción de un medicamento homeopático
El médico español Gualberto Díaz Sáez, explica el mecanismo de acción del medicamento homeopático Gelsemium sempervirens
16% de la población argentina se atiende regularmente con homeopatía
El entrenamiento físico, ¿previene la demencia?

Son muy conocidos hoy los efectos benéficos del ejercicio físico sobre la salud cardiovascular (ver aquí). Pero mucho menos se habla de la vinculación que tiene con el proceso de deterioro cognitivo de la edad.
Una investigación llevada a cabo en Suecia y publicada recientemente en la revista Neurology [1], ha puesto de manifiesto que mujeres que tenían elevado nivel de entrenamiento en la vida media, varias décadas después tuvieron una impresionante reducción del riesgo de padecer demencia de casi 90%. Es más, las pocas mujeres que finalmente sufrieron demencia, comenzaron con los síntomas 10 años más tarde que las que tenido tiempo atrás habían un estado físico pobre.
Un grupo de 191 mujeres de entre 38 y 60 años fueron enroladas en 1968, midiéndoseles en ese momento su capacidad aeróbica. Luego de un seguimiento de hasta 44 años, el resultado fue que mientras desarrollaron demencia de cualquier tipo el 32% de las mujeres con baja capacidad aeróbica, lo hicieron el 25% de aquellas con capacidad media y sólo el 5% de las que tenían alta grado de entrenamiento.
Esta correlación entre el riesgo de padecer demencia y el estado físico ya había sido observada antes. Una investigación mostró 36% menos casos de demencia en aquellos que varias décadas antes habían tenido el máximo nivel de entrenamiento, en una muestra de casi 20.000 adultos de ambos sexos. [2] En otra, el pobre estado físico se asoció con un 50% de aumento de riesgo de tener demencia. [3]
Otra investigación correlacionó un pobre estado físico en el momento de hacer servicio militar con un riesgo casi triplicado de sufrir demencia a edad temprana. [4]
Si bien a esta altura del conocimiento no se puede hablar de una relación causal, es decir, que no se puede afirmar con certeza que sea el ejercicio físico el que previene la demencia, estas correlacciones mencionadas más arriba resultan muy sugestivas.
Esta información es muy relevante, en un momento en que en la Argentina casi el 20% de la población tiene más de 60 años. [5] El temor al déficit cognitivo lleva a muchos pacientes a consultar acerca de qué pueden hacer para prevenirlo. La respuesta es: más ejercicio físico. El segundo mensaje es, observar una vez más, que en la vida las consecuencias de lo que uno hace hoy pueden ponerse en evidencia décadas más tarde.
Referencias
- Hörder H, Johansson L, Guo X, Grimby G, Kern S, Östling S, et al. Midlife cardiovascular fitness and dementia: A 44-year longitudinal population study in women. 14 de marzo de 2018. http://n.neurology.org/content/early/2018/03/14/WNL.0000000000005290
- DeFina LF, Willis BL, Radford NB, Gao A, Leonard D, Haskell WL, et al. The Association Between Midlife Cardiorespiratory Fitness Levels and Later-Life Dementia. Ann Intern Med. 5 de febrero de 2013;158(3):162-8. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3926646/
- Kulmala J, Solomon A, Kåreholt I, Ngandu T, Rantanen T, Laatikainen T, et al. Association between mid- to late life physical fitness and dementia: evidence from the CAIDE study. J Intern Med. septiembre de 2014;276(3):296-307. https://www.ncbi.nlm.nih.gov/pubmed/24444031
- Nyberg J, Åberg MAI, Schiöler L, Nilsson M, Wallin A, Torén K, et al. Cardiovascular and cognitive fitness at age 18 and risk of early-onset dementia. mayo de 2014;137(Pt 5):1514-23. https://www.ncbi.nlm.nih.gov/pubmed/24604561
- https://drive.google.com/file/d/0BxCBD5ri9y9UeFV1TlhxNElEcDA/view
Fiebre amarilla. Advertencia de la Asociación Médica Homeopática Brasilera
La Asociación Médica Homeopática Brasilera ante el brote de fiebre amarilla en ese país, advierte que la principal herramienta de prevención de esta enfermedad es la vacuna. A pesar de lo que los medios puedan difundir, no hay productos homeopáticos que hayan demostrado ser eficaces para prevenir la fiebre amarilla y que puedan reemplazar el uso de la vacunación. Aunque también destacan que la homeopatía «puede ser de gran utilidad en el control de los síntomas de la enfermedad.»
Ver el comunicado completo:
Medicina preventiva, verdades y mitos. Parte 1. Punto de partida y definiciones
Introducción
Hoy comienza la publicación de una serie de notas cortas acerca de esta cuestión tan de moda de la medicina preventiva, sobre la que tanto insisten médicos, medios, gobiernos, organizaciones de pacientes y pacientes. En lo personal, intenta ser una indagación sesuda y mesurada que pueda desentrañar dentro de una montaña de información, qué hay de realmente útil y valioso, qué hay de innecesario o incluso dañino.
Si bien somos mortales, todos deseamos mantener la buena salud el mayor tiempo posible, evitando enfermedades y accidentes que nos lleven precozmente a la incapacidad o la muerte. Es sabido que en los últimos 100 años se ha producido un aumento sostenido e impactante de las expectativas de vida, especialmente en el mundo desarrollado. Veremos en el transcurso de estas notas que a diferencia a lo que se cree y dice, el aporte de la medicina para llegar a este resultado no ha sido el más importante. Mucho más decisivos han sido el desarrollo económico (hay que decirlo sin ambigüedades: la pobreza se asocia íntimamente con una menor expectativa de vida), la mejora en las condiciones generales de vida y de los ambientes de trabajo, la provisión de agua potable y cloacas, y la mejora en la calidad y cantidad de la alimentación. Un ejemplo fantástico de lo anterior es la invención y popularización del refrigerador. Esto ha permitido una conservación natural de los alimentos y terminar con métodos de conservación nocivos para la salud como la salazón de las carnes. Al uso extendido del refrigerador se atribuye la dramática reducción de la incidencia de cáncer de estómago, otrora muy frecuente. Si hay una intervención médica que ha tenido un impacto dramático en las expectativas de vida, esta ha sido la de las vacunas.
Excelente documental sobre la homeopatía que se estrenará próximamente en Buenos Aires. Vea el trailer subtitulado en español
La prescripción de homeopatía continúa en el sistema de salud británico
COMUNICADO OFICIAL DE LA ASAMBLEA NACIONAL DE HOMEOPATÍA Ante las noticias surgidas desde Inglaterra y que han recogido los medios de comunicación, la Asamblea Nacional de Homeopatía (ANH) aclara que la homeopatía continúa financiada en el sistema de salud británico y los médicos pueden seguir recomendándola. La medida adoptada por el National Health Service (NHS)[…]…
a través de La prescripción de homeopatía continúa en el NHS británico — Hablando de Homeopatía







Debe estar conectado para enviar un comentario.